
Зміст
- Мета тесту
- Діагностика
- Ризики та протипоказання
- Перед тестом
- Під час тесту
- Після тесту
- Інтерпретація результатів
Якщо відзначаються будь-які відхилення від норми, може бути зроблена біопсія або видалення поліпа, щоб допомогти в діагностиці раку товстої кишки, передракових поліпів або інших проблем, таких як запальні захворювання кишечника.
Мета тесту
Колоноскопія може бути виконана як скринінговий тест (скринінгова колоноскопія) для виявлення будь-яких ознак раку або поліпів або як діагностичний тест (діагностична колоноскопія) при підозрі на певні проблеми.
Скринінг
Хоча існували суперечки щодо переваг деяких скринінгових тестів на рак, таких як тести на ПСА на рак передміхурової залози, чітко показано, що скринінгова колоноскопія зменшує ризик смерті людини від раку товстої кишки.
Колоноскопія також є дещо унікальною серед скринінгових тестів на рак. Більшість скринінгових тестів проводяться для спроби виявити рак на самих ранніх стадіях, що називається "раннє виявлення". Проте колоноскопія також може зіграти свою роль у профілактиці. Якщо передраковий поліп виявлять і видаляють до того, як він встигне перерости в ракову пухлину, колоноскопія також може запобігти рак товстої кишки, що виникає в першу чергу.
Тим, хто має середній ризик розвитку раку товстої кишки, деякі медичні організації рекомендують проводити скринінгову колоноскопію у віці 50 років і кожні 10 років після цього, якщо результати спочатку нормальні. Крім того, Американське онкологічне товариство рекомендує проводити скринінг, починаючи з 45 років, для осіб із середнім ризиком. Скринінг також рекомендується проводити в молодшому віці (і частіше) тим, у кого є фактори ризику раку товстої кишки, наприклад:
- Сімейна історія захворювання
- Спадкові синдроми, такі як синдром Лінча або сімейний аденоматозний поліпоз
- Історія передракових поліпів
- В анамнезі запальні захворювання кишечника (СРК), такі як хвороба Крона або виразковий коліт. При ІБС іноді колоноскопію потрібно робити так само регулярно, як щороку, щоб оцінити рівень запалення та вплив захворювання на товсту кишку.
Діагностика
Діагностична колоноскопія може бути рекомендована тим, у кого є симптоми або ознаки раку товстої кишки, такі як:
- Ректальна кровотеча
- Зміна звичок кишечника
- Зміна кольору або форми стільця
- Почуття, як необхідність дефекації навіть після дефекації (тенезми)
- Біль у животі або здуття живота
- Ненавмисне схуднення
- Незрозуміла анемія
Маси або зміни кишечника можуть сигналізувати про наявність раку, і для підтвердження або спростування діагнозу зазвичай потрібна біопсія.
Колоноскопія також може виявити:
- Поліпи товстої кишки: як передракові, так і не передракові типи
- Джерело ректальної кровотечі, якщо вона є
- Виразки
- Свищі: Аномальні проходи між товстою кишкою та іншими ділянками тіла, такими як шкіра навколо прямої кишки, можуть виникати при таких станах, як хвороба Крона.
Додаткові тести
Якщо під час колоноскопії виявляється аномальна область або маса товстої кишки, для біопсії може бути використано спеціальне кріплення в кінці колоноскопа. Якщо поліп виявлений, його можна видалити за допомогою кріплення дротової петлі на колоноскопі (поліпектомія). Зразки направляються в лабораторію для подальшого тестування.
Обмеження
Приблизно для 10 відсотків людей колоноскоп не можна вставити аж до початку товстої кишки (права товста кишка). Значна кількість раків товстої кишки виявлена в цій області. Цим особам може знадобитися повторна колоноскопія або віртуальна колоноскопія для оцінки цього регіону.
Подібні тести
На відміну від звичайної колоноскопії, яка є інвазивною, віртуальна колоноскопія (також звана КТ-колонографія) передбачає непряме спостереження товстої кишки за допомогою КТ після того, як людина випиває контрастний розчин. Віртуальна колоноскопія рекомендується кожні п’ять років, порівняно з 10 роками для звичайної процедури.
Для людей із середнім ризиком розвитку раку товстої кишки процедури пропонують подібну ефективність, хоча віртуальна колоноскопія рідше виявляє плоскі вогнища (сидячі вогнища) або невеликі (менше 6 міліметрів) поліпи. Для тих, у кого підвищений ризик при раку товстої кишки, мають такі симптоми, як кровотеча або мають запальні захворювання кишечника, переважним підходом є звичайна колоноскопія.
Однією з чітких переваг звичайної колоноскопії є те, що під час процедури можна зробити біопсію або видалення поліпа. Якщо будь-яке з цих уражень виявлено під час віртуальної колоноскопії, тоді потрібно буде зробити звичайну колоноскопію (і товсту кишку підготовку, можливо, доведеться повторити, якщо тести неможливо зробити того самого дня).
Інші тести
Інші тести були оцінені протягом багатьох років, намагаючись виявити рак товстої кишки на самих ранніх стадіях, хоча жоден з них не є таким ефективним, як колоноскопія. Аналіз мазка гваяком (у поєднанні з ректальним обстеженням лікаря) або тест на приховану кров у фекаліях (тести, проведені на трьох окремих випорожненнях кишечника вдома) може виявити кров, і, за даними Національного інституту раку, мазок гваяком є корисним скринінговим тестом коли робиться кожні один-два роки.
Барієві клізми також були оцінені, але вони пропускають значно більше раку, ніж колоноскопія. У цій процедурі рентгенологічне дослідження проводиться після введення барію в товсту кишку.
Гнучка сигмоїдоскопія - ще один варіант скринінгу, але її використання зменшилось через більшу ефективність колоноскопії. Сигмоїдоскопія використовує трубку для скринінгу на рак товстої кишки або поліпи, подібні до колоноскопії, але оцінює лише ліву сторону товстої кишки. Таким чином, сигмоїдоскопія пропускає значну кількість раків товстої кишки та поліпів.
Ризики та протипоказання
Як і будь-яка медична процедура, колоноскопія несе потенційні ризики (деякі пов’язані з підготовкою до тесту, інші пов’язані з самою процедурою), а також причини, за якими тест не слід проводити.
Ризики підготовки
Для того, щоб зробити колоноскопію, усі калові речовини повинні бути видалені з товстої кишки. Ваш лікар порадить вам, що потрібно зробити для цього (детальніше нижче).
Внаслідок цих зусиль можуть виникнути перевантаження рідини (через великий об’єм рідини, що потрапляється з деякими проносними засобами), та електролітний дисбаланс (через використання клізми), але це в першу чергу турбує тих, хто має такі захворювання, як застійна серцева недостатність або захворювання нирок.
Процедурні ризики
Потенційні ризики самої процедури колоноскопії включають:
- Кровотеча- Кровотеча виникає приблизно в 1 з 1000 колоноскопій і частіше виникає при видаленні поліпа. Здебільшого кровотеча проходить самостійно без будь-якого лікування.
- Інфекція-Інфекції рідкісні після колоноскопії, але частіше трапляються при недостатній підготовці товстої кишки.
- Перфорація товстої кишки-Перфорація товстої кишки (розрив товстої кишки) може статися або при введенні повітря в товсту кишку, або якщо інструмент перфорує кишечник. Дослідження 2013 року, в якому було опубліковано понад 80 000 колоноскопій Світовий журнал гастроентерології встановили, що рівень перфорації становив 0,06 відсотка. Фактори ризику включали збільшення віку, госпіталізацію (в реанімацію) на час процедури, болі в животі в анамнезі та хворобу Крона. У цьому дослідженні у тих, хто пройшов біопсію або видалення поліпів, не було підвищеного ризику перфорації.
- Постполіпектомічний синдром-Постполіпектомічний синдром зустрічається приблизно у 1 з 1000 колоноскопій, і найчастіше це відбувається, коли видаляється поліп та застосовується електрокоагуляція (припікання або печіння) для зупинки кровотечі в основі поліпа. Симптоми включають лихоманку, біль у животі та підвищений рівень лейкоцитів.
- Ризик реакції або алергія на анестетик, який використовується для седації
Протипоказання
Абсолютних протипоказань для колоноскопії немає, але бувають певні випадки, коли потенційну користь процедури слід оцінювати з урахуванням ризиків, включаючи випадки фульмінантного коліту з виразками товстої кишки (це може збільшити ризик перфорації) та токсичного мегаколону .
Колоноскопію слід робити лише у разі крайньої необхідності під час вагітності (наприклад, при підозрі на рак товстої кишки або якщо замість операції на товстій кишці можна застосувати колоноскопію).
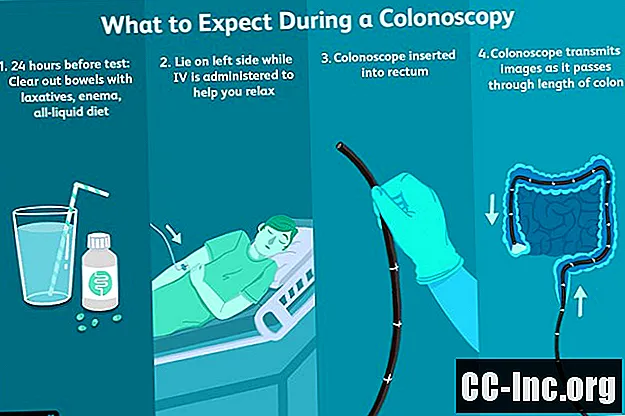
Перед тестом
Коли ви налаштовуєте процедуру, ваш лікар поговорить з вами про переваги та потенційні ризики колоноскопії, будь-які симптоми, що виникають у вас, та будь-які фактори ризику, пов’язані з раком товстої кишки. Якщо раніше ви проходили колоноскопію або інший скринінг на рак товстої кишки, ваш лікар попросить вас отримати ваші записи, якщо аналізи проводились в іншій клініці чи лікарні. Вона також поговорить з вами про важливість регулярної колоноскопії та спробує зменшити будь-який страх або побоювання щодо процедури. Якщо у вас є запитання, обов’язково задайте їх.
Терміни
Середній час, необхідний для самої процедури колоноскопії, становить близько 30 хвилин, але важливо враховувати загальну картину при плануванні цього обстеження, оскільки для цього потрібні етапи підготовки, які, можливо, доведеться розпочати за кілька днів до процедури, а також час відновлення .
Коли ви приїдете в день тесту, вам знадобиться час, щоб медсестра поставила внутрішньовенне введення та поговорила про процедуру та анестезію. Після процедури люди можуть зайняти різну кількість часу, поки вони не стануть напоготові і готові піти.
Розташування
Колоноскопію можна зробити в амбулаторному ендоскопічному центрі або в лікарні. Ці місця обладнані для спостереження за вами під час отримання анестезії та готові вирішити будь-які надзвичайні ситуації, які можуть виникнути.
Підготовка товстої кишки
Підготовка до колоноскопії для очищення кишечника від усіх калових речовин часто вважається найскладнішою частиною процедури. Незважаючи на те, що підготовка може зайняти деякий час і навіть може здатися надмірною, важливо ретельно виконувати кожен крок. Нерідкі випадки, коли колоноскопію переносять через неадекватну підготовку товстої кишки, оскільки це може вплинути на результати. На жаль, це означає, що підготовку потрібно робити спочатку.
Здебільшого для очищення товстої кишки застосовують комбінацію проносних та клізм. Проносні засоби діють, стимулюючи проходження стільця з товстої кишки (викликаючи діарею) і можуть застосовуватися у формі таблеток або рідини. Деякі з цих препаратів вимагають випити до літра води, а ті, у кого в анамнезі є серцева недостатність або захворювання нирок, повинні поговорити зі своїм лікарем про найкращий підхід. Для людей похилого віку або таких захворювань, як захворювання нирок, препарати з поліетиленгліколем можуть бути безпечнішими, ніж препарати, що містять розчини фосфату натрію.
Клізма передбачає введення розчину через задній прохід в товсту кишку, утримання розчину протягом певного періоду, а потім проходження стільця.
Плануйте легкий доступ до ванної кімнати цілий день перед процедурою.
Продукти харчування та напої
Починаючи з трьох днів (і до тижня) до колоноскопії, вам рекомендуватимуть уникати певних продуктів, включаючи попкорн, насіння та горіхи, сирі фрукти та овочі, зернові та картопляні шкірки. Ці продукти можуть прилипати до складок товстої кишки, як заважаючи належній підготовці товстої кишки, так і потенційно всмоктуючись у колоноскоп під час процедури, закупорюючи прилад.
За день-два до процедури зазвичай рекомендується чітка рідка дієта. Чиста рідка дієта може включати воду, бульйони, прозорі соки (яблучний сік або прозорий виноградний сік), желатин, звичайну каву (без вершків) або спортивні напої.
Якщо ви будете проводити колоноскопію вранці, лікарі зазвичай рекомендують нічого не їсти і не пити після півночі. Якщо вам потрібно приймати ліки, ви можете прийняти їх, ковтаючи воду.
Ліки
Ваш лікар поговорить з вами про те, які ліки ви можете продовжувати або вам потрібно припинити перед колоноскопією. Якщо ви розріджуєте кров, ідеально зупинити їх перед процедурою, але іноді користь цих препаратів перевищує ризик кровотечі. Ці ліки включають:
- Антикоагулянти, такі як Eliquis (апіксабан), Xarelto (ривараксобан), Coumadin (варфарин), Fragmin (далтепарин), Pradaxa (дабігатран) та Lovenox (еноксапарин)
- Антитромбоцитарні препарати, такі як Plavix (клопідогрель), Effient (прасугрел) та Pletal (цилостазол)
Більшість лікарів також рекомендують уникати прийому аспірину та нестероїдних протизапальних препаратів, таких як Адвіл (ібупрофен), протягом тижня-двох до колоноскопії. Знову ж, поговоріть зі своїм лікарем, якщо ви приймаєте аспірин через серцеві захворювання або для зменшення ризик серцевого нападу.
Деякі вітаміни та дієтичні добавки також можуть збільшити час кровотечі. Обов’язково обговоріть із лікарем не тільки ліки, що відпускаються за рецептом, але й будь-які інші препарати, які ви приймаєте.
Що носити
Перед процедурою ви переодягнетеся в сукню, але носіння вільного зручного одягу, особливо навколо талії, може допомогти вам почувати себе комфортніше після процедури. Краще залишити прикраси вдома.
Вартість та медичне страхування
Медичні страхові компанії зобов’язані покривати скринінгові колоноскопії, які замовляються відповідно до вказівок. Якщо ваш лікар рекомендує колоноскопію в більш ранньому віці або частіше через стан здоров’я, можливо, вам доведеться отримати попередній дозвіл.
Середня вартість колоноскопії трохи перевищує 3000 доларів і може сягати 5000 доларів.
Існує кілька варіантів колоноскопії для незастрахованих або недостатньо застрахованих, включаючи державні програми, місцеві програми та допомогу, яку пропонують неприбуткові організації, наприклад, фінансова допомога «Блакитна надія», яку пропонує Альянс раку товстої кишки. Організація ColonoscopyAssist - це скринінгова програма на рак товстої кишки, за допомогою якої люди можуть знайти недорогу колоноскопію за 1075 доларів.
Що взяти з собою
Ви повинні взяти з собою всі форми, які вас попросили заповнити, та вашу страхову картку на день тесту. Також корисно взяти з собою журнал або книгу на випадок, якщо в кінцевому підсумку чекаєте перед процедурою. Вас попросять взяти з собою водія (або домовитись про перевезення), оскільки після тесту ви не зможете керувати автомобілем через наслідки анестезії.
Під час тесту
Коли вас повернуть до ендоскопічного кабінету, до вас прийдуть медсестра та лікар, який виконує процедуру, який буде гастроентерологом або колоректальним хірургом.
Попередній тест
Ваша медсестра ознайомиться з вашою інформацією, підтвердить, що ви нічого не їли за кілька годин до процедури, та поговорить про будь-які занепокоєння. Після того, як ви знімете весь одяг і переодягнетеся в сукню, вона покладе вам внутрішньовенну лінію на руку, через яку будуть даватися ліки, щоб заспокоїти вас під час процедури. Вона також застосує на грудях пластири для запису електрокардіографа (ЕКГ), щоб відстежувати серцебиття, і встановить пульсоксиметр на палець для контролю рівня кисню в крові.
Протягом усього тесту
Коли тест почнеться, ваша медсестра допоможе вам лягти на бік на стіл і переконатися, що вам комфортно. Потім дадуть седативні ліки, які допоможуть розслабитися. Ця контрольована анестезіологічна допомога, яку також називають "сутінковим сном", відрізняється від загальної анестезії. Хоча багато людей сплять під час процедури, ви можете часом прокинутися. Тим не менш, ви будете дуже розслабленими.
Коли ви будете адекватно заспокоєні, лікар введе колоноскоп у вашу пряму кишку і почне натягувати область вгору через товсту кишку. Щоб отримати чіткіший огляд, через колоноскоп може також прокачуватися трохи повітря, щоб відкрити кишковий прохід.
Якщо відзначаються будь-які аномальні ділянки, біопсія проводиться за допомогою спеціального інструменту на колоноскопі. Так само, якщо виявлений поліп або поліпи, їх можна видалити за допомогою спеціальної дротяної петлі на прицілі. Коли процедура буде закінчена, лікар видалить колоноскоп.
Пост-тест
Коли процедура закінчиться, вас спостерігатимуть у ендоскопічному кабінеті або кімнаті для відновлення. Ви можете прокинутися незабаром після процедури або деякий час бути сонними. Через ліки, що застосовуються для сутінкового сну, більшість людей не пам’ятають тест.
Коли ви будете в курсі, ваш ІV буде видалений, і ваша медсестра поговорить з вами та вашим супутником (якщо ви його привезли). У багатьох випадках людям пропонують трохи їжі (наприклад, сухарики та сік) після пробудження та перед поверненням додому.
Усі зібрані зразки будуть направлені патологоанатому для оцінки.
Після тесту
Ви можете відчувати сонливість протягом перших 24 годин і не повинні керувати автомобілем або працювати з механізмами протягом цього часу. Через тимчасовий вплив анестезії на пам’ять, також рекомендується людям уникати прийняття критичних рішень у цей час.
Вам слід уникати напруженої активності або важкого підйому протягом декількох днів після тесту, але ви зможете відновити більшість звичайних щоденних справ, маючи на увазі вищезазначені міркування. Ви зможете відновити звичну дієту.
Управління побічними ефектами
Оскільки у вас можуть виникнути спазми в животі, вам захочеться бути біля ванної кімнати. Часто судоми покращуються, коли ви пропускаєте газ. Ви також можете відзначити невеликий біль у місці, де було встановлено в / в; розміщення теплих пакетів на цій ділянці може полегшити дискомфорт.
Коли зателефонувати своєму лікарю
Вам слід негайно зателефонувати своєму лікарю, якщо у вас спостерігаються помірні або сильні ректальні кровотечі (невеликі кров’янисті виділення є нормальними явищами, особливо якщо був видалений поліп), відчуваєте слабкість або запаморочення, задишку або біль у грудях або серцебиття. Вам також слід зв’язатися зі своїм лікарем, якщо у вас з’являються набряки на ногах, нудота, блювота, більш ніж слабкі болі в животі або судоми, лихоманка або озноб, або ви просто відчуваєте, що щось не так.
Зокрема, біль у животі (часто сильний), лихоманка та озноб та / або нудота та блювота можуть бути симптомами перфорації. Хоча перфорації можуть бути відзначені відразу після або під час процедури, вони можуть бути виявлені не пізніше тижня. Лікування може просто передбачати відпочинок кишечника, але може включати ендоскопічне відновлення (відновлення за допомогою колоноскопії) або хірургічне втручання (особливо при більших перфораціях).
Симптоми постполіпектомічного синдрому включають лихоманку, біль у животі та підвищений рівень лейкоцитів, і їх легко прийняти за перфорацію. Лікування включає внутрішньовенне введення рідин та антибіотиків, хоча в рідкісних випадках (коли опік поширюється на всю товщу товстої кишки), може спостерігатися затримка перфорації через розпад тканини.
Враховуючи ризики, важливо не ігнорувати ці симптоми.
Інтерпретація результатів
Деякі лікарі будуть говорити про ваші результати після вашої процедури, тоді як інші надсилатимуть копію звіту вашому лікарю первинної медичної допомоги, який потім поділиться з вами інформацією. Навіть якщо лікар, який проводить обстеження, розповідає про ваші результати, вам слід поговорити зі своїм лікарем первинної ланки, щоб підтвердити ваше розуміння, оскільки багато людей страждають від процедури.
Якщо ви не отримали результатів протягом декількох днів, обов’язково зателефонуйте своєму лікарю. Не вважайте, що ваші результати нормальні, якщо ви нічого не чуєте.
Ваш лікар повідомить вас, якщо ваш тест був позитивним чи негативним, і якщо позитивним, якими були висновки, такими як наявність виразок (відкритих виразок), ділянок запалення, свищів, поліпів або раку.
Якщо поліп знайдено і видалено, або якщо біопсія проведена в іншій області, патологоанатому буде запропоновано вивчити патологію, щоб визначити, чи є вона раковою, або у випадку поліпа, який тип поліпа був виявлений і чи був передракові чи ні. Ці результати можуть бути недоступні протягом декількох днів.
Слідувати
Якщо ваша колоноскопія цілком нормальна і у вас є середній ризик розвитку раку товстої кишки, після 10 років зазвичай рекомендується подальше обстеження. Якщо у вас є поліпи в анамнезі, можливо, вам доведеться побачитись через п’ять років. Однак рекомендується подальше спостереження протягом одного року, якщо іспит був неповним через наявність залишкового стільця в товстій кишці. Для тих, хто має інші фактори ризику раку товстої кишки або захворювань товстої кишки, може бути рекомендована ще більш рання перевірка.
Якщо ваш тест ненормальний, подальші спостереження залежатимуть від результатів тесту. Якщо виявлено і видалено передраковий поліп, часто рекомендується повторний тест через п’ять років, але його слід повторити раніше, якщо діаметр поліпа перевищував один сантиметр (близько півдюйма); якщо виявлено більше двох поліпів; або якщо поліпи вважалися ризикованими (не всі передракові поліпи однакові).
Якщо будуть виявлені будь-які докази раку товстої кишки, будуть проведені тести для подальшої діагностики та стадії раку товстої кишки для визначення відповідного лікування.
Інші захворювання можуть бути виявлені під час колоноскопії, і подальше спостереження та подальші тести залежатимуть від конкретного стану.
Слово з дуже добре
Це правда, що проведення колоноскопії - це не те, що хтось вважав би «веселим». Однак це неймовірно корисний діагностичний тест. Без нього більше людей розвинеться та / або помре від раку товстої кишки. Крім того, люди з іншими захворюваннями травлення можуть ніколи не отримати точний діагноз або ефективне лікування. Колоноскопія - це, безумовно, тест, який варто зробити, коли його рекомендують. Більшість людей дивуються тому, наскільки це легко, і, використовуючи його для скринінгу на рак товстої кишки, можливо, його не потрібно буде повторювати протягом 10 років.