Зміст
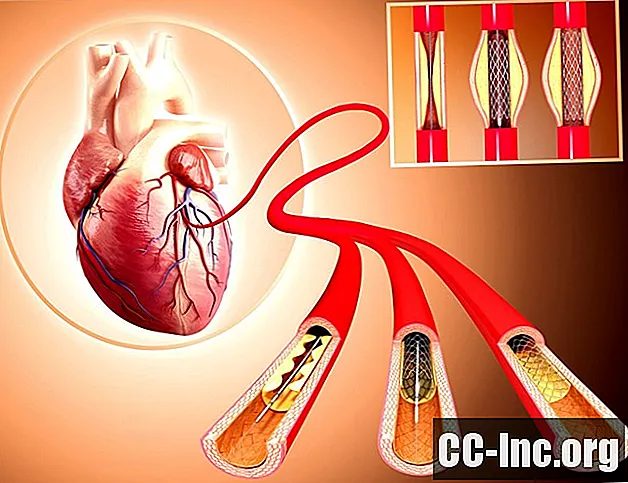
Якщо у вас діагностували ішемічну хворобу серця (ІХС), вам можуть запропонувати процедуру, відому як черезшкірне коронарне втручання (ЧКВ). PCI складається з двох різних методів:- Ангіопластика, в якому трубка вводиться в артерію і надувається, щоб розширити судину і збільшити кровотік
- Стентування, вставка невеликої сітчастої трубки, яка утримує посудину відкритою і запобігає повторному утворенню закупорки
Незважаючи на те, що процедура є відносно простою і зазвичай виконується, вона має свої обмеження і може бути недоречною для всіх.
Показання
Черезшкірне коронарне втручання - це нехірургічна процедура, яка застосовується для лікування стенозу (звуження) коронарних артерій у людей з ІХС. Він має різні показання до використання, а також різні цілі та результати.
PCI може використовуватися в екстрених випадках для лікування гострого інфаркту міокарда (інфаркту), особливо якщо на електрокардіограмі (ЕКГ) є дані про пошкодження серця. Найбільш поширеною формою є інфаркт міокарда з підйомом сегмента ST (STEMI), при якому перешкода кровотоку різка і глибока. У цьому випадку процедура називається первинною PCI.
PCI також може застосовуватися у менш важких випадках, таких як інфаркт міокарда без підняття сегмента ST (NSTEMI) або нестабільна стенокардія, якщо існує ризик додаткових, більш серйозних подій.
PCI іноді застосовується вибірково у людей зі стабільною стенокардією, якщо симптоми (біль у грудях, тиск у грудях) важко контролювати. У таких випадках PCI може забезпечити тимчасове полегшення, але не вилікує основний стан.
Чи справді потрібні стенти для стабільної стенокардії?Обмеження
Черезшкірне коронарне втручання підходить для лікування певних серцевих подій і менш підходить для інших. Він не вважається "лікувальним засобом" для артеріального стенозу або, по суті, "кращим" варіантом лікування порівняно з оптимальною медикаментозною терапією (ОМТ).
Насправді, ряд досліджень показали, що ОМТ, що складається з діуретиків, бета-адреноблокаторів, блокаторів кальцієвих каналів, нітратів та агресивного контролю артеріального тиску та холестерину, може бути просто ефективним як ЧКВ при лікуванні певних форм ІХС. Це частково засвідчило знакове дослідження, яке отримало назву COURAGE (клінічні результати, що використовують реваскуляризацію та агресивну оцінку наркотиків).
Опубліковано в New England Journal of Medicine у 2007 році в дослідженні COURAGE взяли участь 2287 дорослих із стабільною ІХС, яким було надано або ОМТ, або комбінацію ПКІ та ОМТ. Наприкінці п'ятирічного дослідження вчені виявили, що люди, які отримували ОМТ, не мали більшого ризику серцевого нападу або смерті, ніж ті, хто пропонував PCI / OMT. Більше того, ЧКВ не кращий спосіб полегшити симптоми стенокардії, ніж ОМТ.
Інтерпретація висновків
Подальше дослідження, проведене в 2015 році, ще більше підтвердило результати. Дослідники виявили, що при застосуванні у людей зі стабільною ішемічною хворобою сама процедура часто підриває власні переваги трьома способами:
- PCI, як правило, травмує стінку артерії та збільшує ризик вторинної обструкції. Насправді 21% групи PCI потребували ще одного стента протягом шести місяців, тоді як 60% оброблених судин вимагали повторного стентування.
- PCI асоціюється з більшим ризиком післяопераційних кровотеч, інфарктів та інсульту у людей зі стабільною ІХС порівняно з відсутністю лікування.
- Люди, які перенесли PCI, як правило, повертаються до дієтичних звичок, які призвели до виникнення ІХС (у тому числі надмірне споживання червоного м'яса та нездорових жирів).
Дослідження також показали, що менше 45% пацієнтів з ІХС проходять стрес-тестування до проведення планової ЧКВ, припускаючи, що інші фактори ризику, що піддаються модифікації (такі як дієта та фізичні вправи), не розглядались.
Які фактори ризику захворювання на коронарні артерії?
Переваги
Дослідження COURAGE мали важливе значення не лише для опису обмежень PCI, але і для визначення, де PCI є доцільно, а саме при лікуванні гострого коронарного синдрому (ГКС). ГКС - це термін, що використовується для опису трьох форм ІХС, при яких приплив крові до серця блокується частково або повністю:
- STEMI, в якому завал є серйозним і більш придатним для заподіяння шкоди
- NSTEMI, при якому завал є частковим або тимчасовим
- Нестабільна стенокардія, при якому часткова непрохідність коронарної артерії викликає біль у грудях та інші симптоми
PCI застосовується належним чином у кожному з цих умов.
STEMI
У людей із СТЕМІ ЧКВ значно зменшує ризик смертності (смерті) та захворюваності (хвороби) порівняно з ОМТ. Якщо проводити протягом 12–72 годин після першої появи симптомів, ЧКВ також може зменшити ступінь та тяжкість ураження серцевого м’яза.
Дослідження Франції 2015 року дійшло до висновку, що PCI, проведений протягом 24 годин після події STEMI, означає п'ятирічну виживаність 85% порівняно з лише 59% для тих, хто не отримує лікування.
НСТЕМІ та нестабільна стенокардія
PCI також може принести користь людям з NSTEMI, у яких процедура може покращити показники виживання на ранніх термінах, якщо проводити їх протягом 24 годин. Згідно з дослідженням 2018 року, в якому брали участь 6 746 дорослих з НСТЕМІ, рання ЧКВ знизила ризик смерті протягом перших 28 днів на цілих 58% порівняно із відкладеним лікуванням. Також були покращені довгострокові заходи щодо якості життя.
PCI може запропонувати подібні переваги людям з нестабільною стенокардією, хоча залишаються значні дискусії щодо того, коли потрібно лікування. Навіть щодо NSTEMI не існує чіткої лінії, за якою лікування або вказується, або уникається.
Огляд 2016 року досліджень, опублікованих у Кокранівська база даних систематичних оглядів дійшов висновку, що використання ЧКВ у людей з НСТЕМІ знижує ризик серцевого нападу протягом наступних трьох-п’яти років, але також подвоює ризик серцевого нападу під час або незабаром після процедури.
Необхідний ретельний розгляд у прикордонних випадках, коли ризики можуть перевищувати вигоди. Особливо це стосується багатосудинних закупорок, при яких аортокоронарне шунтування (АКШ) вважається вищим за ЧКВ як за ефективністю, так і за тривалим виживанням.
Слово з дуже добре
У відповідь на випробування COURAGE та інші пов’язані з цим дослідженнями Американська кардіологічна асоціація (AHA) та Американський коледж кардіологів (ACC) опублікували оновлені вказівки, що окреслюють відповідне використання ЧКВ у людей із серцевими захворюваннями.
У людей зі стабільною ІХС настанови наголошують на зміні способу життя та доцільному застосуванні ліків під час лікування першої лінії. Це включає здорову для серця дієту, рутинні фізичні вправи, відмову від куріння та дотримання щоденного прийому наркотиків.
Для тих, хто має NSTEMI та нестабільну стенокардію, необхідне клінічне вивчення, щоб визначити, чи інші варіанти є більш доречними, включаючи АКШ або ОМТ.
Незалежно від програми, ЧКВ слід вважати не «швидким виправленням», а таким, при якому переваги, ризики та обмеження слід зважувати з кваліфікованим кардіологом або кардіохірургом.
Коли звертатися до кардіолога