
Зміст
- Скринінгові тести
- Тести та процедури
- Постановочні тести
- Етапи
- Тести на рецидив
- Диференціальні діагнози
На основі результатів біопсії для оцінки агресивності пухлини використовується оцінка Глісона.
Подальші тести, такі як КТ, МРТ, сканування кісток або ПЕТ, можуть бути проведені для точної стадії пухлини. Оскільки рак передміхурової залози може дуже суттєво відрізнятися за тенденцією до зростання або поширення, стадіювання є важливим у виборі найкращих методів лікування, визначенні ризику рецидивів та оцінці прогнозу захворювання.
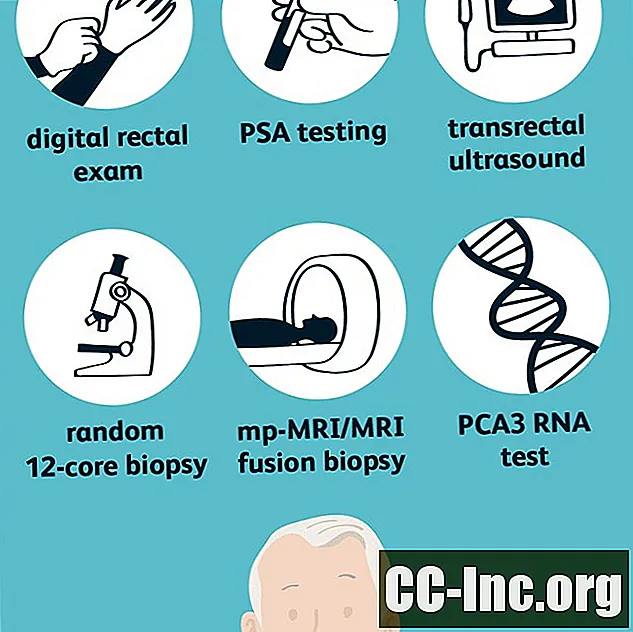
Скринінгові тести
Переважна більшість раків передміхурової залози виявляються під час скринінгових тестів до появи будь-яких ознак та симптомів. Двома основними скринінговими тестами є тест на простатоспецифічний антиген (PSA) та цифровий ректальний іспит, які найкращі при спільному застосуванні; жоден з цих тестів не повинен використовуватися окремо.
Загалом скринінг рекомендується проводити чоловікам, починаючи з 50 років, хоча це область активних дискусій.
Чоловікам, у яких є фактори ризику раку передміхурової залози, такі як сімейна історія захворювання, зазвичай рекомендується починати тестування раніше цього.
Скринінгові тести не можуть діагностувати рак передміхурової залози, але, швидше, повідомляють лікарям, чи потрібні подальші тести для виявлення захворювання.
Тестування на специфічний для простати антиген (PSA)
Тест PSA - це простий аналіз крові, який визначає рівень специфічного для простати антигену в крові. PSA - це білок, що виділяється клітинами простати, і дуже специфічний для тканин простати.
Це не ідеальний тест, оскільки існують причини підвищеного рівня, крім раку простати, такі як доброякісна гіперплазія передміхурової залози (простата) та простатит, а рівень ПСА також природно зростає з віком. Аналогічним чином, у деяких чоловіків із раком передміхурової залози звичайні тести на ПСА та деякі ліки від ДГПЗ, а також ожиріння можуть спричинити зниження рівня ПСА.
Існують діапазони PSA, які вважаються нормальними та високими, але найважливішим фактором інтерпретації тесту (якщо він не дуже високий) є зміна значення з часом.
Іншими словами, рівень PSA, який зростає, часто є більш значущим, ніж абсолютне значення тесту.
Раніше довільне обмеження 4 нанограми на мілілітр (нг / мл) використовували для розділення нормальних і, можливо, ненормальних рівнів PSA. Тим не менш, більше половини випадків, коли рівень перевищує 4, причиною є не рак. Так само рак передміхурової залози може бути присутнім навіть при рівні менше 4 нг / мл.
Варіації PSA включають:
- Швидкість PSA: Це число описує зміну PSA з часом, і швидке збільшення цього значення говорить про рак. Невідомо, наскільки цей тест корисний на даний момент.
- Безкоштовний PSA: Вільний ПСА - це відсоток ПСА в крові, який не зв’язаний з білками. Якщо результат менше 10%, пухлина частіше є раком; якщо результат перевищує 25%, пухлина, швидше за все, є доброякісною. На жаль, багато рівнів падатимуть між 10% та 25%, і значення цих значень невідоме.
- Щільність PSA: Це число порівнює ПСА з розміром передміхурової залози на УЗД або МРТ, при цьому вища щільність ПСА частіше є раком. Проте тест досить недоцільний, оскільки вимагає УЗД простати.
- Віковий PSA: Цей тест відокремлює очікувані рівні PSA залежно від віку, але може пропустити деякі випадки раку простати.
- Pro-PSA: Цей тест може допомогти відрізнити ПСА від 4 до 10, який пов'язаний з раком передміхурової залози, від рівня, обумовленого ДГПЗ. Це може бути корисним при прийнятті рішення про необхідність біопсії.
Цифровий ректальний іспит (DRE)
Під час пальцевого ректального обстеження (DRE) лікар вводить в пряму кишку змащений палець у рукавичці, щоб пропальпувати передміхурову залозу та перевірити наявність ущільнень, твердості або болючості. Оскільки передміхурова залоза лежить прямо перед прямою кишкою, При такому підході пальпувати простату досить легко.
Хоча процедура може бути дещо незручною і може спричинити відчуття необхідності сечовипускання, дуже важливо використовувати цей тест разом із PSA.
Маркери пухлини
Тести на виявлення біомаркерів також можуть бути використані для скринінгу, хоча вони не вважаються рутиною. Біомаркери - це речовини, які виробляються самим раком передміхурової залози або організмом, коли є рак передміхурової залози. Два з цих тестів включають оцінку 4K та індекс здоров'я передміхурової залози (PHI); тести, за допомогою яких можна передбачити, у яких чоловіків може розвинутися рак передміхурової залози або рак передміхурової залози високого ризику.
Суперечки та ризики
Останніми роками існують суперечки щодо скринінгу, оскільки вважається, що тестування на ПСА призводить до значної передіагностики та перелікування захворювання.
Тим не менш, рак передміхурової залози залишається другою провідною причиною смертності від раку у чоловіків, і захворювання може бути легше лікувати на ранніх стадіях захворювання.
Огляд 2018 року, опублікований у ДЖАМА Робоча група з профілактичних послуг США дійшла висновку, що скринінг ПСА може зменшити кількість смертей внаслідок раку передміхурової залози, але з ризиком хибнопозитивних результатів, ускладнень біопсії та надмірної діагностики. На даний момент невідомо, чи існують переваги довготривалого виживання для активного лікування раку передміхурової залози, виявленого при скринінгу ПСА, але відомо, що подальші тести (цільові або випадкові біопсії) та лікування можуть становити значні ризики, такі як госпіталізація та побічні ефекти з боку сечовипускання або статевої сфери, відповідно.
Проведіть відкриту розмову зі своїм лікарем щодо цього та власного графіка тестування щодо вашого загального профілю ризику.
Лікар-консультант з питань раку простати
Отримайте наш посібник для друку для наступного прийому у лікаря, щоб допомогти вам задати правильні питання.

Тести та процедури
Якщо скринінговий тест (PSA та / або DRE) ненормальний, може знадобитися подальше тестування з діагностичними тестами, щоб визначити, чи насправді присутній рак передміхурової залози і, якщо так, то агресивність раку. Варіанти включають:
Трансректальне ультразвукове дослідження (TRUS)
Для виявлення відхилень може використовуватися трансректальне ультразвукове дослідження (TRUS). Цей підхід може бути використаний окремо для розрахунку щільності PSA або поєднаний з МРТ для визначення ділянок, які слід біоптувати. При трансректальному ультразвуковому дослідженні проводять клізму, а в пряму кишку вводять тонкий змащений ультразвуковий зонд. Звукові хвилі доставляються до простати (яка лежить безпосередньо перед прямою кишкою) і створюється картина передміхурової залози. Дискомфорт, як правило, помірний і складається з відчуття повноти в прямій кишці. Якщо TRUS є ненормальним, біопсія все ще необхідна, щоб визначити, чи є регіони, які здаються ненормальними, насправді раком.
Випадкова 12-ядерна біопсія
Випадкова 12-ядерна біопсія може бути зроблена, якщо ПСА постійно ненормальний, або аномалії відчуваються на DRE або спостерігаються на TRUS. У цій процедурі відбирають зразки з 12 випадкових ділянок передміхурової залози та розглядають під мікроскопом, щоб визначити, чи є клітини раку простати.
Процедура зазвичай проводиться амбулаторно. Практика різна, але чоловікам часто дають чітку рідку дієту за 24 години до тесту і роблять клізму за годину-дві до процедури. Лежачи на лівому боці з повним сечовим міхуром, область прямої кишки, де будуть проводити біопсію, пронумерують місцево лідокаїном. Тонке ультразвукове дослідження вводиться в пряму кишку для візуалізації простати протягом всієї процедури. Після того, як анестезія спрацює, від 12 до 14 проб відбирають, вводячи тонкі порожнисті голки в передміхурову залозу. Процедура займає приблизно 20-30 хвилин.
Чоловіки можуть відчувати певну хворобу прямої кишки протягом декількох днів після процедури. Деякі чоловіки також відчувають легку кровотечу або відзначають плями крові в калі, сечі або спермі протягом декількох днів. Теплі розмочування та компреси можуть полегшити деякі незручності.
Результати будуть доступні через кілька днів і можуть бути обговорені особисто або по телефону.
Мультипараметрична МРТ (mp-MRI)
Оскільки випадкові біопсії можуть пропустити деякі ділянки раку і ненавмисно видалити нормальні тканини, були розроблені модифікації вищезгаданої методики біопсії.
Мультипараметрична МРТ (mp-MRI) - це особливий тип МРТ, який використовується для виявлення відхилень в тканині передміхурової залози. Процедура подібна до випадкової 12-ядерної біопсії, але спочатку робиться МРТ для визначення будь-яких підозрілих регіонів. Потім біопсія обмежується цими аномальними регіонами, що називаються цільовою біопсією.
Вважається, що такий підхід може допомогти зменшити ризик надмірної діагностики та перелікування раку передміхурової залози. Ця процедура доступна не у всіх онкологічних центрах і вимагає спеціальної підготовки медичних працівників.
МРТ фузійна біопсія
МРТ-фузійна біопсія схожа на багатопараметричну МРТ, але вона використовує комбінацію МРТ і трансректального ультразвуку (TRUS) для пошуку аномальних ділянок простати. Подібним чином вважається, що вибіркові біопсії проводяться на основі інформації, отриманої таким чином, покращує точність діагностики. Як і при багатопараметричній МРТ, процедура доступна не скрізь і вимагає спеціалізованої професійної підготовки.
Тест на РНК гена раку простати 3 (PCA3)
У чоловіків старше 50 років, якщо PSA постійно підвищений, але біопсія не виявляє рак, може бути рекомендована РНК генетичного тесту 3 (PCA3). Цей тест вимірює відношення РНК PCA3 до РНК PSA в сечі. Якщо тест підвищений, може бути рекомендована повторна біопсія.
Постановочні тести
Наведені вище тести можуть підтвердити діагноз раку передміхурової залози, але не повідомляють лікарям, наскільки агресивна пухлина або як далеко вона поширилася. Майте на увазі, що багато видів раку простати неагресивні і ніколи не спричинять проблем, якщо їх залишити в спокої. Класифікація за шкалою Глісона проводиться для опису агресивності пухлини, а лабораторні та візуалізаційні тести можуть проводитись для виявлення будь-яких доказів поширення.
Оцінка балів Глісона
Для визначення оцінки Глісона клітинам раку передміхурової залози в двох різних областях пухлини присвоюється оцінка від 3 до 5 на основі їх появи під мікроскопом.
Оцінка 3 означає, що клітини дуже схожі на звичайні клітини раку простати (добре диференційовані); оцінка 5 означає, що клітини здаються надзвичайно аномальними (погано диференційованими).
Два бали в двох біопсіях поєднуються для визначення остаточного балу Глісона:
- Глісон 6:Оцінка 6 визначає низькоякісний рак, при якому клітини схожі на звичайні клітини простати. Ці пухлини навряд чи будуть рости або поширюватися.
- Глісон 7: Ці пухлини вважаються середньостатистичними видами раку, і клітини мають помірно аномальний вигляд.
- Глісон 8-10: Ці пухлини вважаються високоякісними видами раку, і клітини, здається, сильно відрізняються від звичайних клітин простати. Ці пухлини частіше ростуть і поширюються.
Виходячи з цих балів, раки передміхурової залози часто класифікуються в групах, які називаються оцінками, і ці оцінки включаються в стадію (нижче).
- Група 1 класу: Пухлини Gleason 6
- Група 2 класу:Пухлини Gleason 7 (3 + 4 = 7). Вони складаються з переважно добре сформованих залоз.
- Група 3 класу:Включає інший тип пухлин Gleason 7 (4 + 3 = 7). Вони, в основному, складаються з погано сформованих залоз.
- 4 клас:Пухлини Глісона 8
- Група 5 класу: Пухлини Gleason 9 і Gleason 10
На основі оцінки Глісона можуть бути проведені подальші тести для подальшої стадії пухлини.
Рак передміхурової залози зазвичай спочатку поширюється на тканини, безпосередньо прилеглі до простати, включаючи насінні бульбашки, пряму кишку, сечовий міхур та лімфатичні вузли.
Рак простати також має дуже сильну тенденцію до поширення в кістках.
Це найчастіше спостерігається в нижній частині хребта, тазу та верхній частині ніг, хоча рак простати може поширитися на кістки в будь-якій точці тіла.
Лабораторні тести
На додаток до рівнів ПСА, які входять у стадію, рівень лужної фосфатази в крові може бути зроблений разом з візуалізаційними тестами, оскільки цей аналіз крові може бути підвищений, якщо присутні метастази в кістці.
Тести зображень
Зображення можуть проводитись для виявлення поширення раку передміхурової залози на сусідні тканини, а також на віддалені тканини, такі як кістки. Ці тести часто не потрібні при ранніх захворюваннях на рак передміхурової залози або при низьких показниках Глісона (див. Нижче). Тести можуть включати:
- МРТ: МРТ може допомогти визначити, чи поширився рак на насінні бульбашки, лімфатичні вузли або інші регіони.
- Комп'ютерна томографія: КТ застосовується рідше, ніж МРТ, але може бути корисним для пошуку ураження лімфатичних вузлів.
- Сканування кісток: Під час сканування кісток радіоактивний індикатор вводять у кров і проводять візуалізацію для пошуку поглинання в кістках, що може означати метастази в кістці.
- ПЕТ-сканування: Класична позитронно-емісійна томографія (ПЕТ-сканування) 18-F-фтордеоксиглюкози (FDG) має обмежену користь при лікуванні раку передміхурової залози, оскільки поглинання FDG при раку передміхурової залози є дуже різним. Флуцикловін F-18 (Аксумін) можна застосовувати чоловікам із підозрою на рецидив раку простати.
Тестування генів
Нещодавно генні тести почали відігравати роль у визначенні агресивності деяких видів раку передміхурової залози. Приклади мутацій, пов'язаних як із підвищеним ризиком розвитку раку передміхурової залози, так і з більшою ймовірністю того, що діагностований рак передміхурової залози буде агресивним, включають Мутації генів BRCA2, мутації BRCA1, ATM, CHEK2, NBD та ін. Доступна низка панелей, які перевіряють декілька з цих мутацій, включаючи Oncotype Dx, ProstaVysion, Prolaris, Test та Decipher.
В даний час генетичне тестування часто проводиться для тих, у кого в сім'ї був рак раку передміхурової залози, або для тих, хто лікується в одному з найбільших науково-орієнтованих онкологічних центрів, але цілком імовірно, що ці тести стануть звичним явищем як для діагностики, так і для постановки на стадії. захворювання в майбутньому.
Етапи
Як тільки діагностується рак передміхурової залози, і проводяться тести, щоб оцінити ступінь поширення раку та визначити його поширення, раку призначається стадія на основі ступеня раку, рівня PSA та ступеня раку.
Постановка TNM
Як і у випадку з багатьма іншими видами раку, стадія раку передміхурової залози за допомогою TNM може допомогти визначити найбільш підходящі методи лікування та передбачити прогноз. У цій системі T являє собою пухлину, N - лімфатичні вузли, а M - метастази, цифри, що слідують за цими буквами, описують ступінь поширення.
Клінічна постановка TNM
У клінічній стадії T розбивається на:
T0: При пухлинах T0 відсутні дані про наявність пухлини в передміхуровій залозі.
Т1: Ці пухлини часто виявляються "випадково", коли хірургічне втручання на передміхуровій залозі проводиться з іншої причини, наприклад, ДГПЗ або біопсія голки для збільшення ПСА, і ніяких відхилень не відзначається при цифровому ректальному обстеженні або дослідженнях зображень. Вони розбиті на:
- T1a: Пухлина виявляється менш ніж у 5% тканин передміхурової залози.
- T1b: Пухлина виявляється у понад 5% тканин передміхурової залози.
- T1c: Пухлина виявляється під час біопсії голки, яка проводиться через збільшення PSA.
T2: Пухлина досить велика, щоб її можна було відчути на ректальному огляді, але вона не поширилася за межі простати. Це розбито на:
- T2a: Пухлина присутня лише в половині однієї сторони простати.
- T2b: Пухлина охоплює більше половини однієї сторони простати, але не зачіпає іншу сторону.
- T2c: пухлина є по обидва боки передміхурової залози.
T3: Пухлина поширилася за межі простати в сусідні тканини.
- T3a: Пухлина виросла за межі передміхурової залози, але не до насінних бульбашок.
- T3b: пухлина поширилася на насінні бульбашки.
T4: Пухлина або фіксована (нерухома), або проросла в тканини за межі простати та насінних бульбашок, таких як сечовий міхур, пряма кишка, стінка таза, тазові (леваторні) м’язи або м’яз, який контролює сечовипускання (зовнішній сфінктер).
У патологічній стадії T розбивається на:
Т2: Пухлина знаходиться лише в простаті.
T3: Пухлина виходить за межі простати
- T3a: Пухлина вражає шийку сечового міхура.
- T3b: Пухлина поширюється в насінні бульбашки.
Т4: Пухлина фіксована (нерухома) або розростається в інші області, ніж насінні бульбашки, такі як пряма кишка, сечовий міхур, стінки тазу або м’язи-елеватори.
N розбивається на:
- N0: Рак не поширився на жодні регіональні лімфатичні вузли.
- N1: Рак поширився на регіональні лімфатичні вузли.
М розбивається на:
- M0: Рак не поширився (метастазував).
- M1: Рак метастазував. Є три підстадії М1:
- M1a: рак поширився на віддалені лімфатичні вузли (лімфатичні вузли, крім сусідніх тазових лімфатичних вузлів).
- M1b: рак метастазував у кістки.
- M1c: Рак поширився в інших регіонах тіла.
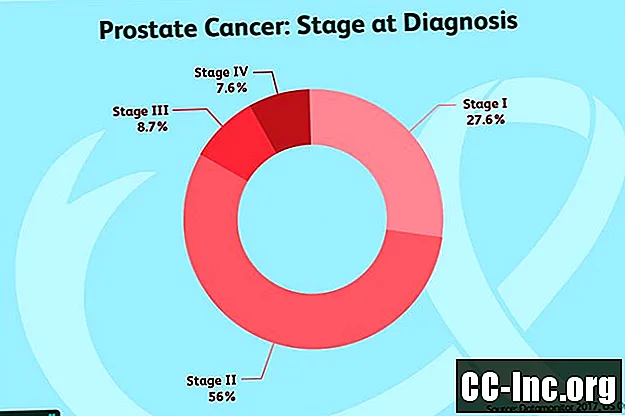
На основі цих значень TNM рак передміхурової залози розбивається на чотири стадії, які були оновлені Американським об’єднаним комітетом з питань раку.
I етап:Ці пухлини неможливо відчути під час ректального обстеження і стосуються половини однієї сторони передміхурової залози або менше. У випадку, коли проводиться радикальна простатетомія, рак обмежується простатою. Клітини виглядають дуже нормально (група 1 класу). PSA менше 10.
II етап: Ці пухлини не поширилися за межі передміхурової залози, а PSA менше 20.
- Стадія IIA: Ці пухлини неможливо відчути. У випадку, коли проводиться радикальна простатетомія, рак обмежується простатою. PSA становить від 10 до 20. Група оцінок - 1.
- Стадія IIB: Ці пухлини можуть відчуватися або не відчуватися при ректальному обстеженні. Вони класифікуються як Т1 або Т2. PSA менше 20. Група класів - 2.
- Етап IIC: Ці пухлини можуть відчуватися або не відчуватися на іспиті. Це Т1 або Т2. PSA менше 20, а група класів - від 3 до 4.
III етап: Ці пухлини вважаються місцево поширеними і відрізняються від пухлин ІІ стадії тим, що рівень ПСА високий, пухлина зростає або пухлина має високий ступінь (агресивність).
- Стадія IIIA: Рак не поширився за межі простати в сусідні тканини або насінні бульбашки. PSA становить 20 або вище. Група оцінок - від 1 до 4.
- Етап IIIB: Пухлина поширилася за межі простати в сусідні тканини і, можливо, поширилася на сечовий міхур або пряму кишку. PSA може бути будь-якого рівня. Група оцінок - від 1 до 4.
- Стадія IIIC: Рак може бути в передміхуровій залозі або поширитися на сусідні тканини (будь-який Т), але клітини здаються дуже ненормальними (група 5 ступеня).
IV етап: Рак простати IV стадії поширився за межі простати.
- Стадія IVA: Рак поширився на регіональні лімфатичні вузли (N1) і може бути будь-яким Т, мати будь-який PSA та бути будь-якою групою.
- Етап IVB: Рак поширився на віддалені лімфатичні вузли або інші ділянки тіла.
Групи ризику
Раки простати також розбиті на групи ризику. Національна всебічна онкологічна мережа поєднала інформацію, включаючи рівень ПСА, розмір простати, результати біопсії та стадію, щоб передбачити ймовірність зростання та поширення раку простати.
- Дуже низький ризик: Ці пухлини виявляються під час біопсії (T1c), але DRE, як і тести візуалізації, є нормальним явищем. PSA становить менше 10 нг / мл, а показник Глісона - 6. Зі зразків біопсії серцевини пухлина була виявлена в менш ніж 3 зразках і складала половину або менше тканини в пробі ядра.
- Низький ризик: Ці пухлини включають ті, які є T1a, T1b, T1c і T2a, мають PSA менше 10 нг / мл і бал Глісона 6.
- Середній: Пухлини, які є проміжним ризиком, класифікуються як T2b або T2c, АБО PSA становить від 10 до 20 нг / мл, АБО оцінка Глісона 7.
- Високий ризик: Пухлини з високим ризиком класифікуються як T3a, АБО PSA перевищує 20 нг / мл, АБО оцінка Глісона 8-10.
- Дуже високий ризик: Пухлини з дуже високим ризиком класифікуються як T3b або T4, АБО мають первинний бал Глісона 5, АБО чотири або більше зразки біопсії мають бал Глісона від 8 до 10 / група 4 або 5 класу.
Тести на рецидив
Після первинного лікування раку передміхурової залози деякі види раку можуть повторитися. Коли рак передміхурової залози повертається, він може робити це місцево (поблизу місця вихідної пухлини) або віддалено (наприклад, у кістках).
Рак передміхурової залози частіше повторюється, якщо він поширився за межі простати, якщо він має вищий бал за Глісоном, якщо він на вищій стадії і якщо рак поширився на лімфатичні вузли.
Після лікування PSA контролюється, хоча частота тестування може залежати від початкової стадії пухлини, а також від застосовуваних методів лікування. Існує три шляхи, за допомогою яких рівні PSA після лікування можуть передбачити прогноз захворювання:
- Час подвоєння PSA: чим швидше PSA подвоюється, тим більша ймовірність поширення раку та ускладнення його лікування.
- Надір PSA: Після лікування абсолютний найнижчий рівень, до якого PSA падає, називається найнижчим PSA. Ця цифра може характеризувати як успіх лікування, так і ризик рецидиву. Як правило, найнижчий рівень ПСА 0,5 нг / мл або більше асоціюється з більшим ризиком рецидиву.
- Інтервал рецидивів: чим швидше PSA починає зростати після лікування, тим гірший прогноз загалом.
Якщо ПСА збільшується або виникають симптоми, тести на предмет рецидиву можуть включати:
- Сканування кісток: Найпоширенішим місцем віддалених рецидивів раку простати є кістки.
- КТ
- МРТ
- ПЕТ-сканування Axumin або C-11 холіну, які можуть бути використані для виявлення рецидиву раку передміхурової залози до того, як його виявлять в інших тестах візуалізації.
Диференціальні діагнози
Вся ця інформація буде корисною для вас, якщо ви пройдете позитивний скринінговий тест або у вас офіційно діагностовано рак передміхурової залози і вам потрібно краще зрозуміти свою хворобу. Однак важливо знати, що низка інших станів може спричинити подібні симптоми.
Хоча деякі з цих станів легко відрізнити від раку передміхурової залози, інші становлять більшу проблему.
Досягнення магнітно-резонансної томографії (МРТ) значно покращили здатність розрізняти рак передміхурової залози та деякі стани, які раніше важко було розрізнити.
Умови та причини, які необхідно враховувати при диференціальній діагностиці раку простати, включають:
- Доброякісна гіперплазія передміхурової залози (ДГПЗ), також як збільшена простата, загальний стан, що характеризується доброякісним збільшенням передміхурової залози
- Простатит, стан, який включає запалення простати і може бути гострим (короткочасним) або хронічним
- Інфекції сечовивідних шляхів (ІМП)
- Уретрит, запалення уретри, труби, оточеної простатою
- Ліки, такі як діуретики («таблетки для води») та споживання кофеїну
- Рак сечового міхура
- Апное сну
- Поділіться
- Перевернути
- Електронна пошта