
Зміст
- Мета тесту
- Керівні принципи скринінгу
- Ризики та протипоказання
- Перед тестом
- Під час тесту
- Пост-тест
- Інтерпретація результатів
- Слідувати
Тест названий на честь Георгія Папаніколау, грецького лікаря, який винайшов процедуру на початку 1940-х.
Мета тесту
Мазок Папаніколау призначений для виявлення аномальних змін шийки матки, які можуть свідчити про те, що рак може розвинутися або що рак вже розвинувся. У багатьох випадках можна виявити та лікувати рак, що розвивається, до того, як він має шанс поширитися за межі шийка матки. Мазок на ПАП зазвичай роблять в рамках регулярних обстежень органів малого тазу.
Для певних жінок клітини, взяті під час мазка Папаніколау, також тестуються на штами високого ризику вірусу папіломи людини (ВПЛ), які можуть спричинити різні види раку. Відомо більше 100 штамів вірусу, але не всі викликають захворювання. (Близько 70 відсотків раку шийки матки спричинені ВПЛ 16 та ВПЛ 18, ще 20 відсотків раку шийки матки пов'язані з зараженням ВПЛ 31, 33, 34, 45, 52 та 58).
Керівні принципи скринінгу
Оскільки ПАП - це скринінговий тест, існують конкретні вказівки щодо того, хто його повинен мати, у якому віці та як часто базується на віці та факторах ризику. Ось поточні рекомендації щодо скринінгу на рак шийки матки та ВПЛ від Американського коледжу акушерів-гінекологів (ACOG):
- Жінки у віці від 21 до 29 повинні проводити Папа-тест лише кожні три роки (але не повинні тестуватися на ВПЛ).
- Жінкам у віці від 30 до 65 років кожні п’ять років слід проводити Папа-тест та тест на ВПЛ (це називається ко-тестуванням).Також прийнятно проводити Папа-тест поодинці кожні три роки, хоча ACOG надає перевагу п’ятирічному графіку спільного тестування.
Після 65 років ACOG заявляє, що жінка може безпечно припинити мазок на Пап-план, якщо у неї в анамнезі немає середніх або важких аномальних клітин шийки матки або раку шийки матки і вона мала або три негативні тести ПАП поспіль, або два негативні результати ко-тесту поспіль протягом останніх 10 років, причому останній тест був зроблений протягом останніх п’яти років.
Незважаючи на те, що ці рекомендації стосуються всіх жінок, існують деякі фактори ризику раку шийки матки, які можуть зробити розумним частіші мазки Папаніколау. До них належать:
- Наявність сімейної історії раку шийки матки
- Діагноз раку шийки матки або мазок Папаніколау, який показав передракові клітини
- Інфекція вірусом імунодефіциту людини (ВІЛ)
- Ослаблена імунна система через багато факторів, таких як трансплантація органів, хіміотерапія або кортикостероїди
- Ранній початок статевої активності (статевий акт)
- Кілька статевих партнерів
- Інфекція, що передається статевим шляхом, наприклад, генітальний герпес або хламідіоз
- Попередній рак статевих шляхів
- Куріння
- Вплив діетилстильбестролу (DES) до народження: DES - це препарат, який часто застосовували для запобігання викидня, поки дослідження не показали, що жінки, народжені від матерів, які приймали DES, мають підвищений ризик раку. У 1971 році Управління з контролю за продуктами та ліками США порадило лікарям припинити призначати його під час вагітності.
Якщо у вас була гістеректомія, можливо, вам все одно доведеться зробити аналізи Папаніколау. Це залежить від того, чому у вас була гістеректомія, чи була видалена ваша шийка матки (оскільки клітини шийки матки можуть залишатися у верхній частині піхви після операції), а також якщо у вас в анамнезі були середні та важкі зміни шийки матки або рак шийки матки, в такому випадку ви слід продовжувати проводити аналізи Папанатопії протягом 20 років після операції.
Ризики та протипоказання
Насправді немає жодних фізичних ризиків, пов’язаних із проведенням мазка на Папаналізацію. Тест дуже безпечний, навіть якщо ви вагітні. Як мінімум, у вас може виникнути невелика поверхнева кровотеча, якщо дзеркало (інструмент, який використовується для розширення піхви) зішкрябає об стінки піхви під час введення або видалення.
Перед тестом
Лікарі сімейної практики, гінекологи, лікарі внутрішньої медицини та клініки пропонують мазки на ПАП. Якщо часові проміжки для рутинного тестування та інших профілактичних послуг у вибраного Вами постачальника, як правило, швидко заповнюються, можливо, Ви захочете запланувати свій тест заздалегідь. (Менеджер кабінету лікаря може порадити вам про це).
Час проведення мазка на Папаніколау є важливим, якщо у вас менструація. Коли у вас менструація, кров та інші тканини можуть впливати на результати тесту. Якщо ваш постачальник не радить інакше, найкраще призначити мазок на Папаналізацію на один-два тижні після того, як ви очікуєте менструації, або, за даними Американського онкологічного товариства, через п’ять днів після закінчення менструації.
Якщо ваш цикл непередбачуваний, і ви починаєте свій період, коли він буде збігатися з вашим призначенням, якомога швидше зателефонуйте в кабінет лікаря. Можливо, вам порекомендують перенести графік, хоча деякі лікарі продовжуватимуть робити мазок на Папаніліт, якщо потік пацієнта дуже слабкий.
Окрім менструальної крові та тканин, існує ряд інших речей, які можуть перешкоджати точності Папа-тесту, маскуючи аномальні клітини. Це:
- Статевий акт: Не займайтеся сексом протягом 48 годин до призначення.
- Сперміциди (пінки, желе або інші засоби протизаплідні): Якщо у вас немає статевих стосунків, навряд чи ви будете використовувати сперміцид, але згадується, що не слід робити це протягом 48 годин перед мазком на Папаналізацію.
- Вагінальні мастила: Не використовуйте мастило принаймні 48 годин перед тим, як зробити мазок на Папанікол.
- Тампони: Не вставляйте тампон протягом 48 годин перед тим, як зробити Папа.
- Вагінальні спринцювання: Як правило, не рекомендується спринцюватися взагалі, але якщо це щось, що ви робите, зупиніться принаймні за три дні до призначення.
Якщо ви забули ці вказівки і здійснили статевий акт, спринцювання або використовували щось у піхві за два дні до призначення, зателефонуйте своєму лікарю або медсестрі, щоб дізнатись, чи можете ви перенести термін. Якщо вам доведеться дотримуватися зустрічі, повідомте лікаря про змішання.
Терміни
Незважаючи на те, що мазок на ПАП займає лише хвилину або дві, загальна кількість часу, який ви знаходитесь на призначенні, буде дещо довшим, особливо якщо, як це характерно, ви будете проходити тест як частину свого регулярного гінекологічного огляду. вгору. Година, як правило, достатня кількість часу для блокування.
Якщо це буде ваш перший візит до цього конкретного постачальника, вас можуть попросити прибути за 15 хвилин до того, щоб заповнити нові форми пацієнта, зробити копію вашої медичної картки для ваших файлів та подбати про вашу доплату якщо у вас є.
Розташування
Папа-тест буде проходити в іспитовій кімнаті в кабінеті лікаря, лікарні чи інших медичних закладах. У кімнаті буде встановлений гінекологічний оглядовий стіл - той, який можна опустити або підняти, щоб ви могли сидіти або лежати, - що має пристосування, звані стременами, прикріпленими до кінця стопи. Стремена є там, щоб ви могли комфортно відпочити ногами під час іспиту.
Також у приміщенні буде інше медичне обладнання, таке як манжета для артеріального тиску та ваги.
Що носити
Оскільки вам потрібно буде зняти весь одяг з талії донизу, щоб зробити мазок на Пап, ви можете подумати про одяг сукні чи спідниці, щоб все, що вам потрібно зняти, - це нижня білизна та взуття, але це виключно особисті переваги. Можливо, вам так само легко вислизнути джинси, штани або спортивні штани. Іспитні кімнати можуть бути прохолодними; Ви можете одягнути або взяти з собою шкарпетки.
Вартість та медичне страхування
Більшість приватних страхових компаній покриють мазок Папаніколау, не вимагаючи власних витрат. Детальніше дізнайтесь у свого постачальника.
Medicare буде покривати мазок на Папанатрій кожні 24 місяці, або якщо у Вас був попередній мазок на Папанатрій, який був ненормальним або Ви маєте високий ризик раку шийки матки, Medicare буде платити за Пап-тест кожні 12 місяців.
Якщо у вас немає страховки, у вас все ще є варіанти:
- Безкоштовний або недорогий скринінг через Національну програму раннього виявлення раку молочної залози та раку шийки матки (NBCCED) при Центрах контролю та профілактики захворювань: ця програма надає підтримку жінкам з річним доходом на рівні або менше 250 відсотків федерального рівня бідності. CDC має просту у використанні інтерактивну карту, що відображає програми штатів, а також спеціальні послуги для корінних американців.
- Ваш місцевий або окружний відділ охорони здоров’я: І ті, й інші, ймовірно, пропонують безкоштовні або недорогі мазки на Пап-апарат низьким доходам та / або незастрахованим жінкам.
- Плановане батьківство: Якщо ваш рівень доходу перевищує допустиму суму у вашому окружному департаменті охорони здоров’я, ви можете пройти тест на ПАП у вашому місцевому плановому батьківстві менше, ніж це коштувало б платити лікареві.
Що взяти з собою
Ви повинні мати з собою медичну карту страхування та спільну оплату, якщо така ситуація очікується на час призначення.
Якщо у вас є якісь конкретні запитання щодо тесту, запишіть їх і принесіть свій список, щоб ви їх не забули. Ваш лікар повинен знати перший день останньої менструації, якщо ви вже знали про вплив ВПЛ і чи виникали якісь проблеми зі здоров’ям після останнього іспиту, такі як інфекції, незвичні виділення або біль. Подумайте про те, щоб принести пов’язані замітки, щоб ви обов’язково згадали і ці речі.
Подібним чином, якщо у вас були попередні мазки Папаніколау, кольпоскопія або біопсія, які не відображаються у вашій медичній картці (адже, наприклад, ви новий пацієнт), принесіть копії результатів, якщо вони є. Те саме стосується записів лікування.
Під час тесту
На вашому призначенні ви поспілкуєтесь із офісним секретарем, який прийме вас, медсестрою, яка проведе вас під час підготовки до мазка на ПАП, та лікарем - можливо, гінекологом - який проведе тест на ПАП.
Попередній тест
Швидше за все, не потрібно буде заповнювати спеціальні тестові документи, але, можливо, вам доведеться подати форми для нових пацієнтів, якщо це ваш перший візит.
Після того, як медсестра провела вас до іспитової кімнати, вам потрібно буде роздягнутися від пояса вниз. Ви можете залишити шкарпетки, якщо ви в них одягнені, особливо якщо в кімнаті холодно. Медсестра дасть вам паперову портьєру, яку потрібно покласти на середні та верхні стегна. (Якщо ви будете проходити повний гінекологічний огляд, який включає обстеження молочної залози, можливо, вам доведеться зняти весь одяг і надіти лікарняну сукню з отвором спереду.)
Протягом усього тесту
Коли вам дадуть достатньо часу роздягнутися, лікар або медсестра постукають у двері, щоб переконатися, що ви готові. Якщо ви, лікар зайде в іспит. На Вашому іспиті, відповідно до рекомендацій Американської медичної асоціації, також може бути присутня медсестра або інша уповноважена особа.
Коли лікар приїде, вона може запитати, якщо у вас є які-небудь питання щодо мазка на ПАП, чи ви хочете почути про будь-які проблеми, які у вас виникли, або запитати про будь-які ненормальні пап-аналізи, які ви мали в минулому, про які вона, можливо, не знала. . Вона також може залучити вас до дружнього чату, щоб допомогти розслабитися.
Для підготовки до іспиту таблиця для іспиту буде відхилена назад, так що ви лежите на спині. Ви зігнете коліна і покладете ноги в стремена по обидва боки від стопи кінця столу. Це полегшить вам тримати коліна в стороні, поки лікар бере пробу. Вас попросять скосити сідниці до самого краю іспитового столу.
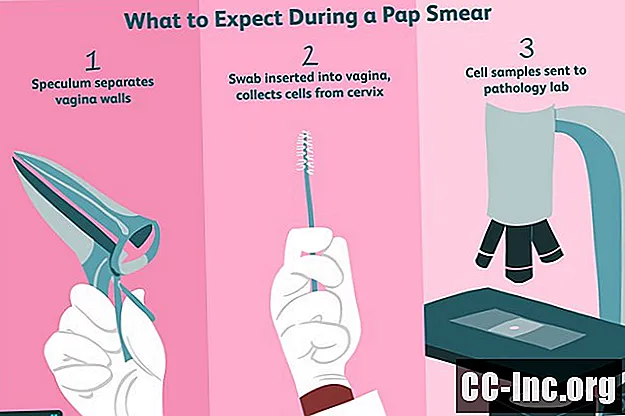
Для того, щоб отримати доступ до вашої шийки матки, лікар вставить у вашу піхву інструмент, який називається дзеркалом, виготовленим з металу або пластику, щоб утримувати стінки піхви відкритими. Якщо це металевий дзеркало, він може бути розігрітим. Лікар застосує мастило до дзеркала, незалежно від того, якого типу це є, щоб воно легко ковзало і виходило.
Опинившись, ви можете відчути певний тиск, оскільки дзеркало налаштоване, щоб забезпечити чіткий огляд шийки матки. Ви можете почути клацання, коли лікар розширює дзеркало. Це може здаватися трохи дивним або незручним, але не повинно зашкодити. Глибокі вдихи можуть допомогти вам розслабитися.
Якщо дзеркало викликає біль, не соромтеся говорити. Можливо, лікар може застосувати менший, який буде для вас зручнішим.
Коли дзеркало буде на місці, лікар вставить у вашу піхву крихітний тампон або щіточку, що нагадує паличку від туші. Як тільки інструмент, який має довгу рукоятку, дістанеться до шийки матки, лікар акуратно потер її підкладку, щоб зібрати зразок клітин. Ви можете відчувати трохи дискомфорту або взагалі нічого не відчувати. Якщо ваш лікар хоче також провести тест на ВПЛ, для цього може бути використаний другий або той самий мазок.
Незважаючи на це, знадобиться всього кілька секунд, щоб отримати зразок, і всього лише кілька хвилин, щоб зробити повний тест.
Щоб підготувати клітинний зразок для лабораторії патології, ваш лікар потім розподілить зразок на звичайне предметне скло або збереже його в рідині - метод, що називається рідинною цитологією. За допомогою останнього зразки клітин шийки матки можна промити кров’ю або іншими речовинами, які можуть закрити відхилення від норми. Дослідження показують, що обидва методи однаково точні, але цитологія на основі рідин дозволяє проводити тестування клітин на віруси ВПЛ.
Нарешті, лікар акуратно висуне дзеркало назовні.
Пост-тест
Якщо у вас є лише мазок на Папанікол, ви зможете витягнути ноги з стремен. Іспитний стіл може бути відрегульований, щоб вам було легше сісти.
Вам можуть дати тканини або серветки, щоб ви могли видалити залишки мастила з навколо піхви, перш ніж одягатися. Лікар та медсестра вийдуть із кімнати, щоб ви могли зробити це приватно.
Одягнувшись, ви можете залишити іспит. Можливо, вам доведеться зупинитися біля столу на виході, або ви можете одразу піти. Запитайте медсестру або іншого офісного працівника, якщо ви не впевнені в цьому.
Ви також можете запитати, як і коли вас будуть повідомляти про результати тесту, якщо лікар чи медсестра не повідомили вас добровільно.
Після тесту
Після мазка на ПАП можна відновити звичну діяльність. Якщо у вас є кров’янисті виділення, це буде незначно: макс. Подушечки світлового потоку повинно бути достатньо для його поглинання.
Інтерпретація результатів
За даними Управління у справах здоров'я жінок, що входить до складу Міністерства охорони здоров'я та соціальних служб США, зазвичай для отримання результатів тесту на Папа-тест потрібно від одного до трьох тижнів.
Негативні результати означають, що немає ознак дисплазії шийки матки; позитивні результати означають, що були виявлені аномальні клітини.
Естафети багатьох лікарських кабінетів негативні (нормальні) результати поштою. Позитивні (ненормальні) результати зазвичай передаються під час телефонного дзвінка. Деякі лікарі взагалі не зв’язуватимуться з вами, якщо результати нормальні. Якщо ви не пам’ятаєте, яка політика офісу щодо цього, телефонуйте та запитуйте. Не просто припускайте, що "жодна новина не є доброю новиною".
Важливо знати, що ненормальний результат ПАП не завжди означає, що жінка має рак. Пам’ятайте, цей тест - це скринінговий тест, а не діагностична процедура. Насправді, більшість ненормальних Папса не пов'язані з раком.
Позитивні (аномальні) результати
За даними Американської асоціації вагітностей, кожен десятий мазок на Папаніколау повертається, показуючи певний тип патології. Існує чотири типи ненормальних результатів мазка Папаніколау, і той, що стосується вас, якщо ваші результати позитивні, визначає наступні кроки.
- Атипові сквамозні клітини невизначеного значення (ASCUS): Ці результати вказують на злегка аномальні плоскі клітини - тонкі, плоскі клітини, що ростуть на поверхні шийки матки. Зміни в цих клітинах чітко не свідчать про наявність передракових клітин. За допомогою тесту на рідкій основі ваш лікар може повторно проаналізувати зразок, щоб перевірити наявність вірусів, які, як відомо, сприяють розвитку раку, таких як деякі типи ВПЛ. Якщо вірусів високого ризику немає, аномальні клітини, виявлені в результаті тесту, не викликають великого занепокоєння. Якщо є тривожні віруси, вам знадобиться подальше тестування.
- Сквамозне внутрішньоепітеліальне ураження: Цей термін вказує на те, що клітини зразка можуть бути передраковими. Якщо зміни описані як низькоякісні сквамозні внутрішньоепітеліальні ураження (LSILS), це означає, що розмір, форма та інші характеристики говорять про те, що якщо є передракове ураження, то, швидше за все, буде багато років до того, щоб стати раком. Високоякісні сквамозні внутрішньоепітеліальні ураження (HSILS) можуть швидше перерости в рак. Необхідне додаткове діагностичне обстеження.
- Атипові залозисті клітини (AGC): Клітини залози виробляють слиз і ростуть у отворі шийки матки та в матці. Атипові залізисті клітини можуть здаватися трохи аномальними, але незрозуміло, чи є вони раковими. Потрібні подальші тести, щоб визначити джерело аномальних клітин та їх значення.
- Плоскоклітинний рак або клітини аденокарциноми: Цей результат означає, що клітини, зібрані для мазка ПАП, виглядають настільки ненормальними, що патологоанатом майже впевнений, що рак є. Плоскоклітинний рак відноситься до раку, що виникає в клітинах піхви або шийки матки на плоскій поверхні. Аденокарцинома відноситься до раку, що виникає в клітинах залози. Якщо такі клітини знайдені, ваш лікар порекомендує негайну оцінку.
Помилкові результати
Важливо знати, що існує ймовірність того, що мазок Папаніколау може знову з’явитися хибнонегативний результати. Це означає, що аномальні клітини, які є на шийці матки, не були виявлені під час обстеження патології. Це може статися, оскільки:
- Було зібрано занадто мало клітин
- У вас лише невелика кількість аномальних клітин
- Кров або запальні клітини у зразку приховували аномальні
Жінки, які отримують хибнонегативні результати, можуть в кінцевому підсумку не пройти подальші тести на підтвердження раку шийки матки або лікування.
Результати ПАП також можуть бути хибнопозитивними, і в цьому випадку можуть бути проведені непотрібні тести та навіть лікування.
Найважливіше, що слід знати про ці ризики отримання неточних результатів Папа-тесту, це те, що рак шийки матки є дуже повільно зростаючим станом. Досить довго розвиватися.
Ось чому вказівки щодо скринінгу рекомендують проводити тест на ПАП кожні три роки, який, за словами Національного інституту раку, мінімізує "шкоду, спричинену лікуванням відхилень, які ніколи не переросли б до раку, а також обмежуючи хибнонегативні результати, які затримували б діагностику та лікування передракового захворювання. стан або рак ". Отже, по суті, якщо ВПЛ та / або аномальні клітини пропускають один раз, дуже ймовірно, що вони будуть зловлені наступного разу, і ця хвороба, якщо вона є, все одно буде лікуватися.
Слідувати
Якщо результати Вашого мазка на ПАП є ненормальними, Ваш лікар, можливо, захоче повторити ПАП-тест або зробити інший тип обстеження, залежно від конкретних висновків. Подальше тестування може включати:
- Тест на ВПЛ: Якщо тест на ВПЛ не був зроблений під час проведення ПАП, лікар може призначити його як додатковий тест.
- Кольпоскопія: Кольпоскопія - це огляд в кабінеті, який дозволяє лікарю пильніше розглянути шийку матки за допомогою кольпоскопа, освітленого інструменту, який збільшує шийку матки. Його поміщають поза піхвою під час іспиту. Зображення, побачені з кольпоскопа, можна проеціювати на екран для більш детального огляду та планування біопсії.
- Панч-біопсія: Під час кольпоскопії лікар може провести біопсію шийки матки залежно від того, що виявлено під час іспиту. Це передбачає видалення невеликої кількості тканини шийки матки для дослідження під мікроскопом. Найчастіше це біопсія за допомогою перфоратора, при якому лікар використовує пристрій, подібний до паперового отвору, для збору зразка тканини, який буде направлений в лабораторію патології для оцінки. Це може бути трохи незручно, але триває лише кілька секунд. Залежно від висновків, проведених під час кольпоскопії, можна провести біопсію кількох ділянок шийки матки.
- Ендоцервікальний кюретаж (ECC): Цей тип біопсії також можна зробити під час кольпоскопії. Лікар за допомогою маленької щітки видалить тканину з ендоцервікального каналу, вузьку ділянку між маткою та шийкою матки, для огляду патологоанатомом. Ендоцервікальний кюретаж може бути помірно болючим, як погані менструальні болі.
- Біопсія конуса: Цю процедуру можна робити, коли необхідна більша біопсія - або для діагностики раку шийки матки, або для видалення тканини, щоб вона не стала раковою. Під час біопсії конуса шматочок тканини у формі конуса видаляється для оцінки. Ця процедура робиться під загальним наркозом.
- Процедура електрохірургічного висічення шлейфу (LEEP): Альтернативою біопсії конуса, процедура електрохірургічного висічення петлі використовує електрично заряджену дротяну петлю для видалення зразка тканини. Це робиться під місцевою анестезією і частіше використовується для лікування високоякісної дисплазії шийки матки, а не для діагностики раку шийки матки.
Аномальні клітини, виявлені під час кольпоскопії та біопсії, можуть бути описані як цервікальна інтраепітеліальна неоплазія (CIN).
Слово з дуже добре
Мазок Папаніколау - найкращий спосіб виявити патологічні клітини шийки матки, які можуть бути раковими або передраковими, та виявити певні штами ВПЛ, пов’язані з раком шийки матки. Це безболісно і не має серйозних ризиків.
Однак, оскільки для цього потрібно оголити піхву та вставити медичні вироби в цю інтимну частину тіла, перспектива здати мазок Папаніколау може викликати занепокоєння, особливо якщо ви ніколи раніше не проходили обстеження. Навіть жінки, які перенесли Папса, можуть боятись їх - не через страх, що це зашкодить, а просто тому, що потрапляти в положення для тесту незручно.
На щастя, процедура займає всього кілька хвилин, і її потрібно повторювати кожні три роки для більшості жінок. Обидва ці фактори повинні допомогти зменшити перспективу проведення цього життєво важливого тесту.