
Зміст
Якщо ви або ваш лікар виявляєте на шкірі відхилення, які можуть бути раком шкіри, необхідна біопсія, щоб визначити як тип, так і ступінь раку. Просте гоління або ударна біопсія часто роблять, якщо підозрюють базаліому або плоскоклітинний рак, але, як правило, кращим вибором є ексцизійна біопсія, якщо це може бути меланома. Для меланоми та плоскоклітинного раку, які поширилися, для визначення стадії захворювання можуть знадобитися подальші тести, такі як КТ, МРТ, ПЕТ та / або біопсія сторожового вузла.
Фізичний іспит
Якщо у вас розвивається ненормальне ураження шкіри, ви можете звернутися до лікаря первинної ланки або до дерматолога, лікаря, який спеціалізується на шкірних захворюваннях. Однак тим, хто має ураження шкіри, які можуть бути меланомою, часто рекомендується звернення до дерматолога перед проведенням будь-якого тестування (наприклад, біопсії).
Спочатку ваш лікар проведе ретельний шкірний огляд вашої підозрілої знахідки, а також загальний шкірний огляд. Це важливо, оскільки інші знахідки на шкірі, такі як наявність багатьох родимок, можуть збільшити ймовірність того, що ваше ураження шкіри є раком шкіри.
Окрім вивчення поразки шкіри неозброєним оком, лікар може також скористатися дермаскопом, спеціальним інструментом, що збільшує шкіру, для детальнішого огляду. Те, що він бачить, може спонукати до подальшої оцінки.
Керівництво для обговорення лікаря з питань раку шкіри
Отримайте наш посібник для друку для наступного прийому у лікаря, щоб допомогти вам задати правильні питання.

Процедури
На жаль, єдиним способом остаточної діагностики раку шкіри є біопсія. Ваш лікар може запропонувати цей крок, якщо йому не подобається те, що він бачить під час вашого фізичного огляду.
Рекомендовані вам варіанти біопсії шкіри будуть різнитися залежно від досвіду лікаря та типу підозри на рак шкіри. Деякі лікарі первинної ланки можуть проводити біопсію при підозрі на базаліому або плоскоклітинний рак, тоді як інші направлять вас до дерматолога. У будь-якого типу лікаря біопсія може бути зроблена під час призначення або під час наступного візиту. При підозрі на меланому, швидше за все, вам призначать зустріч, щоб зробити це пізніше, оскільки може знадобитися широка ексцизійна біопсія (а іноді і біопсія сторожового вузла), і ці процедури задіяні більше, ніж інші.
Після біопсії тканина направляється до патологоанатома для оцінки. Ваші результати включатимуть інформацію про тип раку шкіри, а при виявленні меланоми - про "мітотичність" пухлини або наскільки вона агресивна. Також може бути проведено генетичне тестування пухлинних клітин.
Біопсія для гоління
Біопсія для гоління - найпоширеніший тип біопсії, що застосовується при підозрі на базаліому або плоскоклітинний рак. При біопсії після гоління ділянку під ураженням шкіри занурюють лідокаїном, і лікар використовує тонке гостре лезо для гоління. або частиною, або всіма ненормальними зростаннями. Іноді ділянку припікають (спалюють) після проведення біопсії гоління.
Біопсія для гоління, як правило, не застосовується, якщо є підозра на меланому, якщо лезо біопсії не заглибиться досить глибоко, щоб опуститися нижче підозрілої ділянки. Це тому, що зразок біопсії повинен бути досить товстим, щоб виміряти, наскільки глибоко рак вторгся в шкіру.
Панч-біопсія
Під час біопсії пуншем шкіру занурюють лідокаїном, і лікар використовує гострий порожнистий інструмент для видалення шматочка тканини. Перфоратор вводить лікар на певну глибину, а потім скручує, щоб видалити зразок тканини у формі кола.
Ексцизійна біопсія
Під час ексцизійної біопсії оніміла вся ділянка з ненормальним наростом та навколишні тканини. Потім робиться розріз, який включає наріст плюс деякі навколишні тканини. Оскільки при ексцизійній біопсії видаляють всю пухлину, це найкращий метод біопсії при підозрі на меланому, якщо це можливо зробити.
Це найкращий метод отримання біопсії при підозрі на меланому, оскільки вона зберігає вихідний рак та тканини, що його оточують, тому можна зробити точне вимірювання глибини пухлини. Однак, залежно від локалізації раку та його розміру, ексцизійна біопсія може бути не завжди можливою.
Розрізна біопсія
Розрізана біопсія подібна до висічної, але видаляється лише частина наросту.
Біопсія сторожового лімфатичного вузла (лімфатична карта)
Якщо у вас меланома товщі 0,75 міліметрів або тонша, але виразкова, має високу швидкість мітотики (під мікроскопом виглядає більш агресивно) або лімфоваскулярну інвазію (поширилася на лімфатичні судини або судини поблизу пухлини), ваш дерматолог може порекомендувати біопсію сторожового вузла. Це може бути зроблено одночасно з широкою місцевою ексцизійною біопсією (в ідеалі) або як окрема процедура після висічення.
Теорія, яка стоїть за біопсією сторожових лімфовузлів, полягає в тому, що рак витікає певним чином, починаючи з сторожового вузла, а потім до інших вузлів. Оскільки сторожовий вузол або вузли є першою зупинкою раку, оскільки він поширюється, відсутність пухлинних клітин у цих вузлах вказує на те, що навряд чи рак пробився до будь-яких лімфатичних вузлів. Якщо рак виявлений у сторожовому вузлі, існує ймовірність його поширення на інші вузли (або віддалені тканини).
У цій процедурі меланому (або область, де була виявлена меланома) знеболюють і вводять синій барвник (ізосульфановий синій) та радіоактивний барвник (позначений технецію сірчаний колоїд). Потім барвники отримують час для всмоктування та фільтрування через лімфатичні вузли до найближчих лімфатичних вузлів.
Потім проводиться візуалізаційне дослідження, яке називається лімфосцинтиграфія (тест, що виявляє радіоактивну активність), щоб хірург знав, де шукати сторожові вузли, і які слід видалити (зазвичай від одного до п’яти біоптують).
Потім лімфатичні вузли направляються до патологоанатома для пошуку доказів «макрометастазів» (очевидна пухлина в лімфатичних вузлах) або мікрометастазів (клітини пухлини в лімфатичному вузлі, які можна побачити лише під мікроскопом).
У минулому зазвичай видаляли всі лімфатичні вузли в регіоні - процедура, яка може призвести до лімфедеми, збору рідини в області вузлів через порушення потоку лімфи.
Якщо в сторожових вузлах рак не виявляється, операція з видалення інших лімфатичних вузлів зазвичай не потрібна. З іншого боку, якщо рак виявляється в сторожових вузлах, хірург може рекомендувати видалити більше лімфатичних вузлів (повна дисекція лімфатичних вузлів), і рак, ймовірно, потребуватиме більш агресивного лікування, ніж якби рак не був у вузлах.
Існує ряд плюсів і мінусів при розтині лімфатичних вузлів при меланомі, які лікар може обговорити з вами, якщо ваша біопсія сторожового вузла є позитивною.
Ускладненнями біопсії сторожового вузла можуть бути інфекція, кровотеча, скупчення рідини в області, де були видалені вузли (серома), або іноді лімфедема. Однак ризик розвитку лімфедеми рідше, ніж при повному розтині лімфатичних вузлів.
Лабораторії та тести
Більшість аналізів часу, крім біопсії, не потрібні при немеланомному раку шкіри або ранній меланомі. В інших випадках меланоми лабораторні тести включатимуть повний аналіз крові (CBC) та хімічний профіль, включаючи тест на LDH (лактатдегідрогеназу). LDH, зокрема, може дати корисну інформацію щодо прогнозу раку.
Тестування мутації генів
Молекулярні відмінності між меланомами визначають їх і можуть забезпечити напрямок лікування. Тестування генних мутацій (проведене на зразку тканини, вилученої за допомогою біопсії або висічення), стало серйозним досягненням, що дозволило лікарям звертатися до цих видів раку за допомогою «цілеспрямованої терапії», препаратів, спрямованих на конкретні шляхи росту ракової клітини.
Кілька генних мутацій, які можуть бути присутніми в меланомі і які можна виявити у зразку крові, включають:
- BRAF
- CDKN2A
- MC1R
- BAP1
Важливо зазначити, що це «набуті» мутації генів (соматичні мутації), які розвиваються в процесі перетворення клітини в ракову клітину, на відміну від мутацій, які присутні з народження (мутації спадкових або зародкових клітин).
Візуалізація
Біопсія сторожового вузла, що використовується для оцінки меланом, має візуалізаційний компонент, але тести, призначені лише для візуалізації, зазвичай не потрібні для раку базальних клітин або ранніх плоскоклітинних карцином. Однак для більш прогресивного плоскоклітинного раку та меланоми візуалізація може бути дуже корисною для визначення стадії захворювання. Тести можуть включати:
Комп'ютерна томографія
КТ використовує серію рентгенівських променів для створення тривимірного зображення внутрішньої частини тіла. З його допомогою можна виявити поширення раку на лімфатичні вузли або віддалені ділянки тіла.
Найпоширенішим місцем поширення є легені (метастази в легенях) і їх можна виявити на КТ грудної клітки. Також може бути проведена КТ черевної порожнини та / або таза, залежно від локалізації пухлини. Після легенів найпоширенішими місцями віддалених метастазів є кістки, печінка та мозок, але меланома може поширюватися майже в будь-яку область тіла.
МРТ
Магнітно-резонансна томографія (МРТ) використовує магнітні поля для створення зображення внутрішньої частини тіла. Хоча МРТ можна використовувати для пошуку метастазів у будь-якій області, це особливо корисно при виявленні метастазів у головний та спинний мозок.
ПЕТ-сканування
Позитронно-емісійна томографія (ПЕТ-сканування) відрізняється від багатьох тестів візуалізації тим, що вона розглядає функцію тіла, а не структуру, хоча зазвичай поєднується з КТ.
Невелика кількість радіоактивної глюкози вводять у вену і дозволяють їздити по тілу. Активно зростаючі ділянки тіла (такі ракові клітини) займають більше глюкози, і це можна побачити на створених зображеннях.
ПЕТ-сканування може бути корисним як постановочний тест і допомогти виявити рецидиви попереднього раку. На відміну від структурних тестів, ПЕТ-сканування може розрізнити область, яка здається ненормальною через рубцеву тканину, та область, яка виглядає ненормально через активний ріст пухлини.
Диференціальні діагнози
Існує ряд захворювань, які можуть виглядати подібними до раку шкіри, навіть для тренованого ока. Насправді без біопсії іноді неможливо визначити різницю між раком шкіри та іншим станом. Деякі стани, які можуть спричинити ознаки та подібні до раку шкіри, включають:
- Диспластичні невуси (атипові родимки, які частіше переростають у меланоми)
- Доброякісні меланоцитарні невуси (родимки, які можуть дуже нагадувати меланоми, але зазвичай менші)
- Актинічний кератоз (доброякісні ураження шкіри, які вважаються передраковими при плоскоклітинному раку)
- Метастатичний рак шкіри (наприклад, метастази раку молочної залози в шкіру)
- Кератоакантома
- Дерматофіброма
- Блакитні невуси
- Спайні або складні невуси
- Піднігтьова гематома (ці "чорно-сині" сліди під нігтями обумовлені кровотечею в області і зазвичай можуть бути прослідковані до травми, як хтось, що наступає на ногу; темний колір зазвичай не поширюється на кутикулу)
- Піогенна гранульома
- Вишнева гемангіома
- Келоїдні рубці
- Вітіліго
Постановка
Найчастіше проведення базальних клітин або ранній плоскоклітинний рак не потрібно. Якщо біопсія показує, що у вас є меланома, ваш лікар повинен знати ступінь (стадію) захворювання, щоб ефективно планувати лікування.
Постановка TNM використовується для визначення стадії пухлини. Два інших заходи, товщина Бреслоу та рівень Кларка, можуть дати важливу інформацію про прогноз.
Визначення стадії пухлини
Стадія пухлини визначається чотирма факторами:
- Глибина (товщина) пухлини з використанням шкали Бреслоу
- Якщо пухлина виразкова
- Чи поширилася пухлина на сусідні лімфатичні вузли (і ступінь)
- Чи поширилася пухлина на віддалені ділянки тіла
Дізнавшись трохи більше про це, ви можете допомогти вам розглянути коментарі свого лікаря, якщо він згадає ці терміни.
Етапи меланоми (стадія TNM)
Постановка меланоми проводиться з використанням системи постановки TNM. "Т" означає пухлина і в основному описує розмір і глибину пухлини. "N" означає лімфатичні вузли і має відповідне число, яке описує, чи поширився рак на будь-які вузли і скільки. Підкатегорії також описують, метастази в лімфатичні вузли макроскопічні (їх можна виявити під час обстеження) або мікроскопічні (видно лише під мікроскопом). "М" означає метастазування і асоціюється з кількістю лише в тому випадку, якщо рак поширився на віддалені ділянки тіла.
Як можна описати вашу пухлину за допомогою системи TNM, диктується, на якій стадії меланоми вказано.
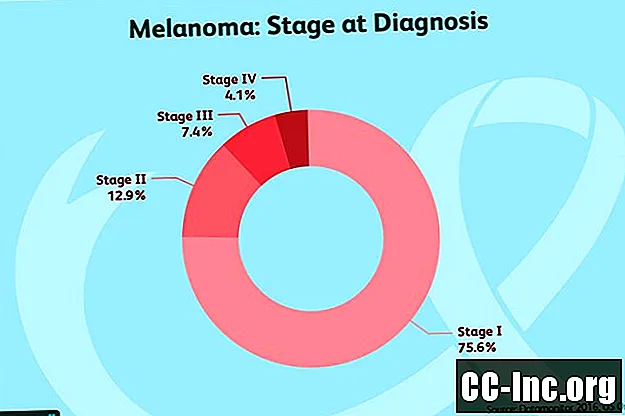
Етап 0: Рак вражає лише верхній шар шкіри. Її називають меланомою in situ або карциномою in situ. На цій стадії рак вважається неінвазивним і теоретично повинен бути на 100 відсотків виліковним за допомогою хірургічного втручання.
I етап: Ці пухлини розбиті на два підстадії:
- Стадія IA: Ця постановка включає пухлини, товщина яких менше або дорівнює 1 міліметру і не виразкована. (Найновіші інструкції щодо постановки, які вийшли, але все ще широко застосовуються, змінюють це з 1 міліметра на 0,8 міліметра.)
- Стадія IB: Ці пухлини можуть мати товщину або виразку в 1 міліметр або дорівнювати їм, або товщиною від 1 міліметра до 2 міліметрів, але не виразковуватися.
II етап: Пухлини II стадії розбиті на 3 підстадії, але жодна з них не вказує на те, що рак поширився на лімфатичні вузли або інші ділянки тіла:
- Стадія IIA: Ці пухлини мають товщину або виразки від 1 міліметра до 2 міліметрів, або товщину від 2 міліметрів до 4 міліметрів і не виразкові.
- Стадія IIB: Сюди входять пухлини товщиною від 2 міліметрів до 4 міліметрів і виразки або товщиною більше 4 міліметрів, але не виразкові.
- Стадія IIIC: Ці пухлини товщиною більше 4 міліметрів і виразкові.
III етап: Пухлини III стадії можуть бути будь-якої товщини і можуть бути або не мати виразки, але включають одне з наступного:
- Один або кілька позитивних лімфатичних вузлів
- Матові лімфатичні вузли
- Рак виявляється в лімфатичних судинах між пухлиною та лімфатичним вузлом і знаходиться на відстані 2 см або далі від первинної пухлини
- Невеликі ділянки раку на шкірі або в шкірі, крім первинної пухлини, але на відстані не більше 2 см від пухлини
IV етап: Рак поширився в інших регіонах тіла, таких як легені, печінка, кістки, мозок, м’які тканини або травний тракт.
Товщина Бреслоу та рівень Кларка
Хоча меланоми зараз поділяються на стадії TNM вище, і ці стадії охоплюють те, що відоме як товщина Бреслоу та рівень Кларка, ви можете почути ці терміни від онколога або під час читання, якщо вам або коханій людині поставлений діагноз меланома.
Щодо меланоми, найважливішою знахідкою, яка визначає прогноз, є глибина пухлини, а число, що описує це, - число Бреслоу. Число Бреслоу представляє глибину пухлини.
Числа Бреслоу поділяються таким чином:
- Менше 1 міліметра
- Між 1,01 міліметром та 2 міліметрами
- Між 2,01 міліметром і 4 міліметрами
- Понад 4,01 міліметра
Раніше рівні Кларка застосовували частіше, але було виявлено, що вони менш прогностичні щодо результатів, ніж числа Бреслоу. Однак ці рівні все ще можуть бути корисними для прогнозування результатів для тонких пухлин (товщина менше 1 міліметра). Рівні Кларка описують, наскільки глибоко пухлина проникла через шари шкіри:
- Рівень I: Ці пухлини приурочені до самого верхнього шару шкіри (епідермісу) і включають пухлини, класифіковані як карцинома in situ.
- Рівень II: Пухлина вразила верхню частину дерми, другий шар шкіри (сосочкову дерму).
- III рівень: Пухлина присутня по всій папілярній дермі, але не вторглася в нижню дерму (ретикулярну дерму).
- IV рівень: Пухлина вразила ретикулярну дерму.
- V рівень: Пухлина проникла через епідерміс і дерму та глибоко в підшкірну клітковину.